脳神経外科
脳神経外科
本院脳神経外科で扱う疾患で最も多いのは脳卒中です。脳卒中とは脳梗塞、脳出血、くも膜下出血などの突然に発症して生命を脅かす脳血管の病気の総称です。いつ病気が起こって患者さんが救急搬送されてくるか分からないため、24時間いつでも対応出来る診療体制 が必要とされます。当科では、当直あるいは宅直という体制で、3名の日本脳神経外科学会専門医が24時間365日対応しています。CT, MRIなどの診断機器を駆使して、正確な診断と的確で迅速な治療(脳外科的手術および脳血管内治療)を常時提供できる体制を取っています。
また、生活習慣病のひとつでもある脳卒中は、高血圧治療などの普段からの予防的治療が非常に重要であり、これに関しては近隣の医院や診療所と連携して治療に当たっています。
当科では脳腫瘍の治療にも注力しており、手術はもちろんのこと手術以外の治療方法(化学療法および放射線治療)を組み合わせています。定位放射線治療(いわゆる放射線手術)も含めて、総合的な脳腫瘍治療がひとつの施設内で完結できるのは治療上大きな利点です。
院内の他診療科も充実しており、脳卒中/脳血管障害であればリハビリテーション科、脳腫瘍であれば放射線治療科・腫瘍内科、下垂体腫瘍であれば代謝内分泌内科などと協力して総合的に治療できることも本院の特徴のひとつです。
脳卒中や脳腫瘍以外にも、別欄にあるように脳神経外科領域全般に渡って診療を行っています。
取り扱い疾患
脳腫瘍(良性、悪性)、脳下垂体腫瘍、脳血管障害(脳動脈瘤、脳動静脈奇形、脳梗塞、脳出血、くも膜下出血、もやもや病)、頚動脈狭窄症、頭部外傷、脳脊髄奇形、脳脊髄感染性疾患、水頭症、顔面痙攣、三叉神経痛、慢性硬膜下血腫、脊髄脊椎疾患など
医師紹介
| 氏名 | 補職名 | 認定資格 | 専門分野 |
|---|---|---|---|
| 川上 理 | 救急センター副センター長 脳神経外科部長 医療技術局長 臨床工学部長 |
|
脳血管障害の手術 脳血管内治療 |
| 梶原 基弘 | 主任医長 |
|
脳血管障害、脊椎・脊髄疾患、手術 |
| 藤本 浩一 | 主任医長 |
|
脳血管障害の手術 |
| 上村 岳士 | 応援医師 |
|
治療実績
| 2021年 | 2022年 | 2023年 | 2024年 | 2025年 | |
|---|---|---|---|---|---|
| <直達手術> 65件 |
<直達手術> 76件 |
<直達手術> 78件 |
<直達手術> 81件 |
<直達手術> 90件 |
|
| 開頭クリッピング術 | 3 | 2 | 4 | 1 | 1 |
| STA-MCA吻合術 | 2 | 2 | 1 | 0 | 0 |
| 脳内出血(開頭術) | 5 | 5 | 10 | 10 | 9 |
| 脳腫瘍 | 14 | 14 | 9 | 10 | 12 |
| 内視鏡下経蝶形骨洞手術 | 1 | 2 | 4 | 6 | 3 |
| 外傷性頭蓋内出血 (開頭手術) |
1 | 6 | 6 | 2 | 4 |
| 慢性硬膜下血腫 | 30 | 37 | 26 | 33 | 37 |
| 水頭症シャント手術 | 2 | 5 | 8 | 7 | 7 |
| その他 | 7 | 3 | 10 | 13 | 21 |
| <血管内手術> 27件 |
<血管内手術> 26件 |
<血管内手術> 50件 |
<血管内手術> 46件 |
<血管内手術> 42件 |
|
| 脳動脈瘤コイル塞栓術 | 8 | 5 | 13 | 12 | 12 |
| 頚動脈ステント留置術 | 4 | 6 | 13 | 13 | 8 |
| 急性期血栓回収術 | 9 | 11 | 21 | 14 | 12 |
| 腫瘍塞栓術 | 2 | 1 | 2 | 1 | 2 |
| その他 | 4 | 3 | 1 | 6 | 8 |
脳神経外科治療のご案内
1. 脳卒中(脳梗塞、脳出血、くも膜下出血)の急性期治療
発症から4時間半以内の脳梗塞には、t-PAという薬剤の静脈注射による血栓溶解療法を行います。t-PAで血栓が溶けない場合やt-PAが使用できないタイプの脳梗塞の場合は、ステントなどを用いた血管内治療により血栓を摘出して再開通を図ります。細い動脈の閉塞による軽症脳梗塞の場合は緩やかな抗血栓薬の点滴による治療を行います。
脳内出血の多くは手術以外の保存的治療にて治療できますが、出血量が多い場合は緊急手術が必要です。
脳動脈瘤破裂によるくも膜下出血に対しては、症例毎に血管内治療と開頭手術のいずれが適しているかを検討し、治療法を選択しています。
いずれのタイプの脳卒中においても初期治療が重要です。重症例に対してはICUでの集中治療を行い、軽症例に対しては入院翌日からリハビリテーションを開始しています。全身状態が安定すれば、専門病院での回復期リハビリテーションをご案内しています。
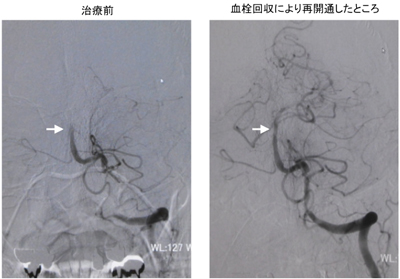
脳血栓回収療法(血管内治療):ステント型や吸引型の器具を使用して、太い動脈に詰まった血栓を取り除きます。
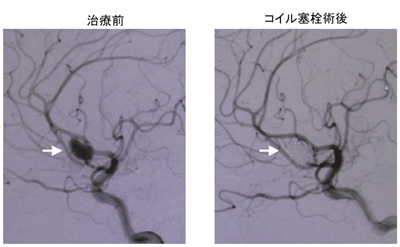
脳動脈瘤コイル塞栓術(血管内治療):糸のように細いプラチナ線を動脈瘤の内部で丸めて、瘤だけを詰めてしまいます。
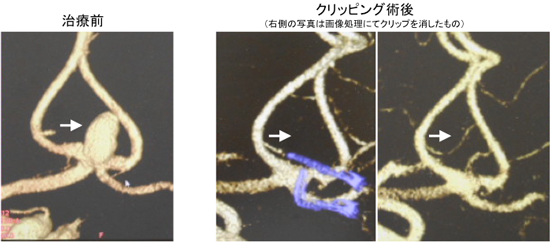
脳動脈瘤クリッピング術(開頭手術):直接動脈瘤を観察しながら、動脈瘤の根元をクリップで遮断します。根治率が高いと言われています。
2. 脳腫瘍の集学的治療
脳腫瘍に対しては、様々な医療機器(手術顕微鏡、手術ナビゲーション、術中神経モニタリング、術中蛍光診断、超音波破砕吸引装置など)を用いて手術を行い、必要に応じて後療法として化学療法や放射線療法を組み合わせています。本院ではこれらの治療が一貫して行える医療設備とスタッフが揃っています。
下垂体腫瘍に対しては、内視鏡を積極的に使用して手術を行っています。ホルモン補充療法は代謝内分泌内科と協力して行います。
小さな腫瘍では手術をせずに、定位的放射線照射(エックスナイフ)のみで治療することが可能です。
3. 頸動脈狭窄症の治療
前頚部には総頚動脈という非常に太い動脈が左右にあります。総頸動脈はのど仏あたりで内頚動脈と外頚動脈に枝分かれし、特に内頚動脈は脳の大部分に血液を送る動脈であるため非常に重要です。この内頚動脈の起始部は動脈硬化の好発部位で、しばしば閉塞して重い後遺症を残したり、死に至ることもあります。狭窄が見つかれば、高血圧、糖尿病、高コレステロール血症などのチェックを行い、必要な薬の内服を開始します。それでも狭窄が進行する場合や狭窄の下流に脳梗塞を起こした場合などは、狭窄部を直接広げる治療を行います。具体的には、血管内部を露出して動脈の壁に付着するゴミを剥がし取る手術か、あるいは動脈狭窄部を風前で膨らませてステント(金属の網状の筒)を留置します。
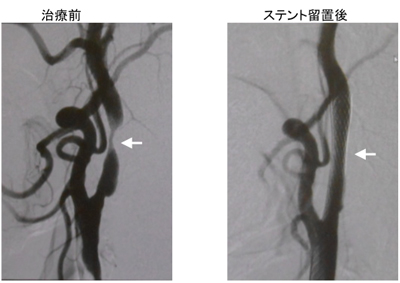
頚動脈ステント留置術(血管内治療):頚動脈の狭窄部を風船で拡張して、メッシュ状の金属の筒を留置します。局所麻酔で治療が可能です。
4. 水頭症
様々な原因で起こりますが、最近は原因不明の水頭症が話題になっています。特発性水頭症と呼ばれるもので、歩行障害、物忘れ(認知症)、失禁などの症状を呈し、場合によっては比較的短時間の手術で症状の改善が期待できます。全ての人に手術が有効という訳ではありませんので、2−3日の検査入院で手術の有効度を予測し、効果が期待できそうな方には手術をお勧めしています。
5. 三叉神経痛や顔面痙攣の外科的治療
顔や歯ぐきに耐えがたい電撃痛を起こす三叉神経痛、眼や口の周囲がひきつる顔面痙攣という病気は、命に関わることはないものの、他人には理解され難い強い苦痛を伴います。これらの病気は脳神経が血管に圧迫されることにより生じており、脳外科手術(微小血管減圧術)で高率に治癒します。


